Война за инсулин. Почему пациенты с диабетом и белорусские врачи не слышат друг друга
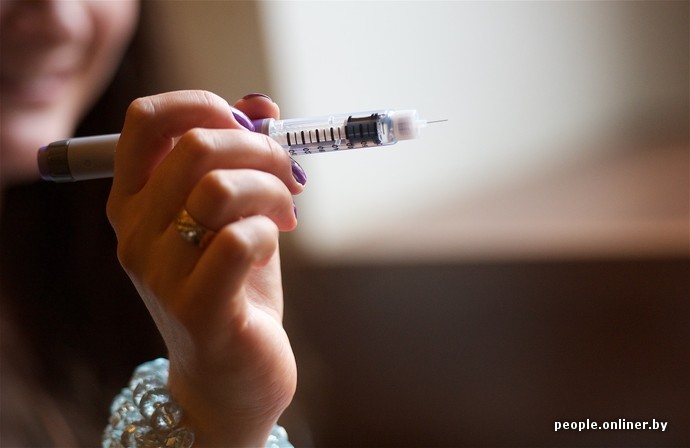
Татьяна* уже семь лет живет с диабетом. Инсулин, шприц-ручки и хлебные единицы — вокруг этого, увы, вертится весь мир. Татьяна привыкла высчитывать граммы сахара в каждом кусочке хлеба и самостоятельно делать себе укол в бедро всякий раз после еды. Иначе — гипергликемическая кома. К чему молодая мама никак не может привыкнуть, так это к государственным методам лечения диабета… Анатолий* со скандалом забрал девятилетнего сына из больницы, потому что не увидел улучшений. Мужчина категорично заявляет: «Человеческого отношения к пациентам с диабетом нет и не было! Моему сыну нужен качественный инсулин, который позволил бы ему жить нормально. Почему мне отказывают в такой естественной просьбе?!» Врачи имеют свою, весьма здравую интерпретацию происходящего: «Давайте возьмем простую метафору. Представим диабет в виде стула, который человеку придется носить с собой всю жизнь. Наши пациенты почему-то хотят этот стул взять и отдать врачам, мол, носите сами, мы тут вообще ни при чем. Так не бывает». В том, чей это стул, каково его носить пациентам и что такое взять ответственность за свою жизнь и свою болезнь, разбирались журналисты Onliner.by.
* * *
— Мой диабет обнаружился практически случайно. Мне тогда не было еще и 25 лет, — начинает разговор красивая, ухоженная женщина с роскошными волосами. — На работе у нас была такая практика — каждый год все сотрудники проходили медосмотр. Помню, как мне позвонили после сдачи анализов и говорят: «Татьяна, у вас что-то не в порядке. Сдайте кровь повторно». Я была в шоке. Думала, это шутка такая. Или ошибка. Но нет. Хорошо помню, как оказалась в кабинете эндокринолога. Врач посмотрела на меня большими сочувствующими глазами и сказала: «У вас инсулинозависимый диабет первого типа, нужно ложиться в больницу».
Жизнь с диабетом была для Татьяны абсолютно неизведанной территорией. Да, кто-то из дальних родственников тоже ходил к эндокринологам, пил таблетки. Но у инсулинозависимого диабета — самой тяжелой его формы — свои правила. Не отследил уровень сахара в крови, не вколол инсулин вовремя — дело может закончиться комой.
— В тот момент, когда я узнала свой диагноз, у меня начался серьезный стресс. Муж тоже очень переживал… Помню, как меня первый раз отвели в процедурный кабинет в больнице и вшпандорили укол инсулина — обычного белорусского генно-модифицированного инсулина, который бесплатно выдают всем, кто старше 18 лет. Исключение делают только для детей, беременных женщин и инвалидов — им выписывают импортные лекарства. Я пользовалась белорусским инсулином только два дня. Почему так быстро от него отказалась? Его нужно колоть по часам и по часам же кушать, что совершенно невозможно в обычной, нормальной рабочей жизни вне больницы, — убеждена Татьяна. — Кроме того, люди, которые вынуждены принимать белорусский инсулин, сами говорят о его разрушающих последствиях для организма. В больнице я общалась с пациентами и узнала, что есть французский инсулин, который выпускают в форме шприц-ручек.
С тех самых пор вот уже в течение семи лет Татьяна пользуется французским инсулином: раз в сутки колет себе «Лантус» продленного действия и еще «короткую» «Апидру» каждый раз после еды. Итого из семейного бюджета на лекарства и тест-полоски уходит около 200 рублей (2 млн) каждый месяц.
О необходимости колоть собственное бедро пять раз в день Татьяна говорит спокойно, без надрыва. Она умеет подсчитывать количество хлебных единиц не хуже профессионального диетолога. И с точностью до грамма может сказать, какую дозу инсулина надо будет вколоть после этого пирожного или той порции спагетти. Судя по всему, это и есть та точка ответственности за свою жизнь, когда пациент не пытается переадресовать болезнь лечащему врачу.
В 27 лет Татьяна забеременела. Ребенок был долгожданный. Вместе с беременностью пришла и необходимость более тщательно следить за собой: соблюдать диету, вести дневник питания, рассчитывать дозы инсулина, контролировать уровень сахара…
— Как мне кажется, на белорусском инсулине нормально выходить беременность нельзя. Потому что он не даст ровный базовый уровень сахара. По рекомендациям наших эндокринологов, до беременности женщина с диабетом должна выйти на средний показатель сахара в крови не более 6 ммоль/л. На мой взгляд, 6 ммоль/л — это слишком много. Я стараюсь удерживать верхнюю планку до 5,5 ммоль/л, — объясняет Татьяна. — Беременным женщинам государство бесплатно выдает уже не белорусский, а импортный инсулин (датского производства) — «Актрапид» и «Протафан». То есть врачи тем самым признают, что отечественный генно-модифицированный инсулин гораздо хуже по качеству. Это же лицемерие. Детям и беременным — импортный инсулин. А остальные пациенты с диабетом что, не люди? На них можно экономить?..
Несмотря на предложение лечащего врача перейти на время беременности на бесплатный датский инсулин, Татьяна продолжила принимать французские препараты за свой счет. Во-первых, неизвестно, как отреагировал бы на новое лекарство организм. Во-вторых, датские «Актрапид» и «Протафан» упаковывают в Минске, на предприятии «Белмедпрепараты», что заставляет некоторых пациентов сомневаться в их качестве.
— Отношение к беременным женщинам с диабетом меня поразило. Ни один врач, например, не сказал, что мне положены бесплатные тест-полоски. Но это мелочи. Важно, что вся медицинская система построена так, чтобы нагнетать чувство страха. Стоять на учете у обычного гинеколога в поликлинике нельзя, нужно обязательно стать на учет в отделение патологий беременности при роддоме. Вы вдумайтесь в само название — «Отделение патологий»! Как это может настраивать на какой-либо позитив? — задает вопрос Татьяна. — Потом, за время беременности меня ждали четыре обязательные госпитализации, хотя все мои анализы были идеальными, даже лучше, чем у здоровых женщин. Вместо того чтобы дышать свежим воздухом, думать о прекрасном и покупать вещички для малышки, я треть своей беременности провела в больнице, где мне ничего не делали, кроме того что безжалостно брали кровь из пальца три раза в сутки, да еще приходил эндокринолог и со вздохом напоминал мне, что у меня диабет, надо соблюдать диету. Они сами больничную еду-то видели? Каши, макароны, картошка, никаких овощей — я в жизни такое не ем! А это у них называется диабетический стол. Я просила своего лечащего врача не отправлять меня в больницу, ведь для этого не было никаких показаний. Но меня никто не слышал. В итоге у меня родилась красивая, здоровая девочка без каких-либо патологий. И это исключительно моя заслуга. Потому что я сама покупала себе дорогой импортный инсулин лучшего качества и сама следила за собой.
— Диабет — это образ жизни. Чуда не случится. Не может быть такого, чтобы одним прекрасным утром я проснулась и моя поджелудочная железа начала вырабатывать инсулин. До самых последних дней я постоянно должна принимать препараты. Сейчас я отдаю 200 рублей (2 млн) в месяц, просто чтобы поддерживать жизнь! В моем случае я ничего бесплатного от государства не получала и не получаю: ни лекарства, ни шприцы, ни тест-полоски. Мне повезло, что мой муж хорошо зарабатывает и может обо мне позаботиться. Но как быть людям с обычной зарплатой в 500 рублей (5 млн), которые не могут позволить себе импортный инсулин?.. Я потому и захотела рассказать свою историю журналистам, поскольку у меня есть робкая надежда: а вдруг наши законодатели задумаются? Сейчас на бесплатный инсулин хорошего качества могут рассчитывать только пациенты с серьезной группой инвалидности. Выходит, нужно стать инвалидом, чтобы получить лучшее лечение?.. — задает риторический вопрос молодая мама.
Еще одна проблема, для решения которой и вовсе не нужны средства из госбюджета, — это выписка рецептов. Постановление Минздрава №66 существенно усложнило жизнь пациентам с диабетом.
— Если раньше врач мог выписать мне рецепт на французский инсулин и я полгода ходила с этой бумажкой и спокойно покупала лекарство, то сейчас раз в два месяца мне приходится отпрашиваться с работы, заказывать талон, сидеть в очереди с бабушками, выслушивая их жалобы и прочий треш, тратить несколько часов своего времени… И все это только ради того, чтобы получить бумажку с рецептом! — возмущается Татьяна. — Анализы каждые два месяца мне никто не назначает. Обычно это происходит раз в полгода. Если мне нужно, я лучше сама схожу в платную лабораторию и за свои деньги сдам все анализы. Одним словом, еще и этими новыми правилами выдачи рецептов осложнили нам жизнь! Почему нельзя отнестись к людям с диабетом по-человечески?
* * *
Госслужащий Анатолий захотел встретиться с журналистами, но категорично отказался даже спину свою показать на камеру: «Я боюсь потерять работу, если меня узнают». При этом Анатолий выдвигает серьезные обвинения: «Система медпомощи пациентам с диабетом в нашей стране поставлена на поток. Им лишь бы заполнить койко-места в больнице, а фактически лечения никакого нет!»
Минчанин уже пять лет живет в постоянном напряжении из-за болезни своего сына. У мальчика инсулинозависимый диабет первого типа. Анатолий до сих пор с горечью вспоминает те дни, когда сыну только-только поставили диагноз:
— Нас отправили в инфекционную больницу, потому что у сына в садике в то время кто-то болел ветрянкой, заперли в бокс, кинули шприцы, инсулин. Мы с женой сидим и даже не знаем, что делать. Ни один врач нормально не объяснил, как делать уколы, когда, в каких дозах. Хорошо, что там была медсестра, у которой родная бабушка болела сахарным диабетом. Она нам заправила шприцы и показала, как делать ребенку укол. Это я все говорю, чтобы вы понимали уровень нашей медицины… Не знаю, что было бы дальше, но во время выписки из больницы за нами приехала Людмила Павловна Марушкевич, руководитель программы «Жизнь с диабетом» Белорусского благотворительного фонда «Детям Чернобыля». Она забрала нас в санаторий под Молодечно и там показала, как подсчитывать хлебные единицы, как вести дневник питания, как рассчитывать дозы инсулина. За два дня мы поняли, что такое сахарный диабет и как с ним жить. Огромное спасибо Людмиле Павловне, в ноги за это ей кланяюсь! А в «Школу сахарного диабета» при детской больнице мы один раз сходили и больше не стали. Все рассказывают какими-то заумными словами, ничего не понятно, разбирают оторванные от реальной жизни ситуации… Одним словом, государственные деньги вылетают в трубу.
И все же Анатолий регулярно получает от государства бесплатный инсулин для сына — препараты «Актрапид» и «Протафан». Но родители хотят перевести мальчика на более дорогой «Новорапид», потому что ребенок «гипует». На языке пациентов с диабетом это означает, что у мальчика резко и часто падает глюкоза, то есть уровень сахара в крови. Анатолий считает, что «Новорапид» решит эту проблему. Но одного желания мужчины получить новое лекарство недостаточно. Это стало причиной конфликта с персоналом 2-й городской детской клинической больницы Минска.
— В этом году сын пошел во второй класс, и нам приходилось забирать его с последнего урока, потому что инсулин быстро отрабатывался, сахар падал, нужно было срочно кормить ребенка. Так продолжалось целый год. А в третьем классе у него занятия будут до 13:30. И что, ребенку терять 15—20% школьной программы из-за короткого действия инсулина? Поэтому хотим перевести сына на более дорогой и качественный «Новорапид», который действует планомерно. Чтобы добиться этого, нужно или иметь блат, или устроить скандал. Почему нельзя решить вопрос по-человечески? — задает Анатолий тот же вопрос, который мы уже слышали от Татьяны.
Конфликт достиг точки кипения во время очередной плановой госпитализации сына. Регулярное пребывание в больнице обязательно для всех, кто стоит на диабетическом учете. Таков порядок.
— Я до сих пор не понял, для чего нужны эти обязательные госпитализации. Сын чувствовал себя хорошо. А все те процедуры, что делают в больнице, я прекрасно могу пройти с ребенком в нашей поликлинике. У нас там отличные врачи, очень внимательная участковая, современное оборудование, — считает Анатолий. — Тем не менее нас заставили лечь в больницу. Мы легли. И что? За три дня, что мой ребенок провел в палате, у него сахар поднялся до 16—17 ммоль/л, хотя верхняя планка — 5,5 ммоль/л. Получается, ему просто недокалывали инсулин! Я, как учитель, врачей отчитывал: «Где ваша корректировка сахара? Посадили всех детей, независимо от возраста и веса, на одинаковые порции еды. У вас же в столовой даже весов нет!» Я приехал вечером в больницу навестить сына, увидел, что у него, как и у остальных ребят в палате, уровень сахара 14—16 ммоль/л. Я был в шоке! Пошел к дежурному врачу. Оказалось, врач назначил сыну всего четыре единицы инсулина, хотя порция в столовой (а я сходил в столовую, посмотрел) предполагает минимум семь единиц! Смысл такого лечения в больнице? Я позвонил жене, говорю: «Оставлять тут сына бесполезно!» В итоге забрал ребенка из больницы. Врач еще говорила мне: «Вы не имеете права забирать ребенка! Я на вас милицию вызову!» Одним словом, пришлось со скандалом увозить сына домой. На мой взгляд, это ужасное положение вещей.
Еще Анатолий хорошо запомнил лицо молодого отца в больнице, своего «коллеги» по несчастью. Тот приехал вместе с шестимесячным малышом. Ребенку поставили диагноз «диабет». Отец с потерянным видом ходил по больничному коридору, пытался кому-то дозвониться…
— Я помню, как нам впервые сказали, что у сына диабет. Меня эта новость словно раздавила. Я ходил оглушенный. И еще это равнодушие со стороны врачебного персонала… Вот в чем беда — в равнодушии! — убежден Анатолий. — Один врач как-то спросил у меня: «А вы что, сами не можете купить сыну „Новорапид“?» Могу. Но я не хочу. Я хочу, чтобы детей лечило государство. Почему в Германии маленький ребенок ходит с бесплатной помпой? Государство сразу берет на себя эти $300 за помпу и расходники. А у нас по закону ребенку должны предоставлять бесплатно тест-полоски для трехразового измерения сахара, но даже и этого нет. Нам дают на три месяца 50—100 полосок, хотя на месяц должны выдавать 300. Каждый месяц я за свой счет покупаю этих тест-полосок на 100 рублей (1 млн). В среднем пять-шесть раз в день измеряем ребенку сахар, а когда он болеет, температурит — и того больше… Дай бог, чтобы чиновники от здравоохранения услышали мои слова и положение дел, наконец, поменялось. Чтобы очередной ребенок не оказался в такой же ситуации, как мы. Чтобы дети имели возможность получать качественный импортный инсулин и жить полноценно.
* * *
Руководство 2-й городской детской клинической больницы Минска согласилось встретиться с журналистами Onliner.by и ответить на все вопросы наших читателей. Но врачи изначально были поставлены в неравные условия: вы можете увидеть их лица и прочитать фамилии, а вот пациенты с диабетом предпочли высказать свои претензии анонимно.
— Как я понимаю, отец хочет перевести сына на короткий аналоговый инсулин — «Новорапид». Чем он отличается от генно-инженерного инсулина? Длительностью действия, — вводит в курс дела заведующая эндокринологическим отделением, врач с 30-летним стажем Ольга Князькина. — Аналоговые инсулины короткого действия быстро всасываются, работают сжато, в короткий промежуток времени. Нюанс состоит в том, что пациент делает уколол и не выжидает время. А если использовать «Актрапид», то нужно подождать 20—30 минут, прежде чем препарат начнет действовать. Многим это не очень удобно. Проще уколоться и побежать. На самом деле у нас масса пациентов, получающих генно-инженерные инсулины («Актрапид» и «Протафан»), хорошо компенсированы. То есть у них хорошие показатели сахаров и гликированного гемоглобина. На аналоговые инсулины («Новорапид», «Левемир» и «Лантус») пациенты в нашей стране переводятся исключительно по показаниям. Показания едины для всех наших пациентов, они оговорены в приказе Минздрава, не нами придуманы.
— Существует комиссия для перевода на аналоговые инсулины. Возглавляет ее профессор, республиканский детский эндокринолог Анжелика Викторовна Солнцева. В комиссию входят как городские специалисты, так и областные, — подключается к разговору главврач Лариса Сечко. — Это все происходит не так просто, мол, сидит комиссия и думает: дадим — не дадим? Переведем — не переведем? Есть четкие показания по результатам суточного мониторирования глюкозы. Если у ребенка диагностируют гипогликемические состояния, то ему показаны аналоговые инсулины, и то на какой-то период времени. Комиссия смотрит результаты круглосуточного мониторирования и при необходимости переводит ребенка на аналоговый инсулин на полгода. Если в течение полугода на аналоговых инсулинах гипогликемические состояния не прекращаются, то комиссия пересматривает свое решение, подбирает другие препараты.
— Родители считают, что перевод на аналоговые инсулины — это панацея. На самом деле часть детей на аналоговых инсулинах у нас не компенсированы. То есть у них плохие показатели сахара, — говорит Ольга Князькина. — Ведь, кроме инсулинотерапии, лечение диабета подразумевает самоконтроль, следование диете и выполнение ряда других рекомендаций. И если это все не будет гармонично взаимосвязано, то результат получится далеко не самый хороший. А родители думают: взял аналоговый инсулин — и больше ничего делать не нужно, лекарство само все за тебя сделает…
— Критерии перевода на аналоговый инсулин определены приказом Минздрава, и они однозначны — это снижение уровня сахара в дневное или ночное время ниже 3,5 ммоль/л. То есть это ситуация, когда есть угроза жизни и здоровью ребенка, — называет конкретные цифры заведующая амбулаторным эндокринологическим отделением Елена Кислая. — Нужно учитывать, что аналоговые инсулины достаточно дорогие. Тем не менее половина детей в нашей больнице (а всего у нас в Минске стоят на учете 430 детей с сахарным диабетом) получает аналоговые инсулины. Если мы будем анализировать группу детей, получающих генно-инженерные инсулины, и тех, кто получает аналоговые, то число компенсированных детей примерно одинаково. Другой вопрос заключается в том, что родители, посетив одно занятие «Школы диабета», считают, что они уже обо всем знают. Ни один врач-эндокринолог не позволит себе сказать, что он все знает о сахарном диабете. Поэтому мы сами постоянно учимся вместе со своими пациентами и пытаемся найти с ними общий язык. Папа говорит о ребенке девяти лет, у которого вечером показатель сахара был 16 ммоль/л, и обвиняет врачей: что-то не так было сделано в стационаре, у сына повысился сахар. При этом он не допускает мысли, что ребенок что-то съел и не сказал об этом. Поэтому наши пациенты, кроме того, что консультируются у эндокринолога, имеют возможность получить помощь психотерапевта, чтобы не было вранья в отношениях. Это ребенок, понимаете? Если папа очень строго контролирует сахар, ребенок обязательно будет есть тайно. Надо прийти к общему знаменателю. Даже перевод на помповую инсулинотерапию, которая на сегодня считается одним из наиболее современных методов введения инсулина, к сожалению, не гарантирует автоматическую компенсацию заболевания. Компенсация — это обязательно постоянный контроль и обучение.
— К сожалению, от доктора зависит только 10% здоровья пациента, — убеждена Ольга Князькина. — Мы лечим, объясняем, но если пациент не выполняет наши рекомендации, то какой может быть результат?.. Кто-то из ведущих российских психотерапевтов сказал, что самые большие обманщики — это пациенты с сахарным диабетом. Мы не запрещаем никакие продукты. Если человек умеет рассчитать свой хлебный фактор, знает, когда съесть мороженое, чтобы не взлетел сахар, — пускай ест это мороженое. Можно сделать все очень разумно, без всяких сбоев. Но основная масса пациентов смотрит мне прямо в глаза и говорит: «Я ничего не ел». Но сахар 16 или 20 ммоль/л не может быть на ровном месте. К сожалению, наши маленькие пациенты хитрят…
— У аналоговых инсулинов, как и у всякого лекарства, есть свои особенности. Одна из них — если ребенок захочет перекусить, придется делать новый укол. А укол никто не хочет делать. И вот мы опять попадаем в ловушку вранья. Ребенок съест, инсулин не уколет, папе с мамой не скажет. Поэтому все не так просто и с аналоговыми инсулинами, — подводит к выводу Елена Кислая. — Государство дает то, что может дать. Дети обеспечены лучшими импортными инсулинами. По показаниям закупаются аналоговые инсулины. Может быть, будет дано право доктору хотя бы принять решение, назначить аналоговый инсулин или нет? Или родители и это сделают вместо врача? Может быть, все-таки будем говорить о том, что доктор лечит, а не родители, манипулируя вами, нами, ситуацией, заставляют нас принимать ошибочные решения в отношении ребенка? Может быть, ребенку тот же аналоговый инсулин пойдет гораздо хуже?
Разговор получился долгий и основательный. В одной статье все и не уместить. Десятки лет рабочего стажа, ночные дежурства в больнице, круглые сутки в клинике, симпозиумы, конгрессы, конференции — врачи рассказывают о своей жизни и как будто пытаются оправдаться. Вновь и вновь повторяют: ну придите к нам, пройдите курс в «Школе диабета», принесите дневник питания эндокринологу! Получится ли у пациентов посмотреть на ситуацию с этой позиции?
— Наши доктора очень грамотные, все хотят, чтобы результаты были хорошие. А диабет очень помолодел, и медики первыми со всем этим сталкиваются. Какая мука для докторов видеть страдания новорожденных с диабетом… Обидно, что при всех наших усилиях мы порой получаем от родителей вот такие неадекватные и немотивированные запросы. Просто обидно, — говорит главврач Лариса Сечко.
* Имена героев изменены по их просьбе.
Читайте также:
- «Чтобы отбить деньги за учебу, в поликлинике придется работать лет десять». Репортаж с выпускного студентов-медиков
- «Осталась дома и не жалею, ведь в Минске нет адекватной больницы». Три истории домашних родов
- «Девушка, куда прете?! Не видите — очередь!» Как тайный гость сходил в ведомственную поликлинику МТЗ
Перепечатка текста и фотографий Onliner.by запрещена без разрешения редакции. nak@onliner.by